リハビリテーション科医の役割とキャリアパス:運動機能回復から最新リハ技術までの最前線
リハビリテーション科医は、病気やけがによる身体機能の回復を支援する医師です。運動機能障害や神経疾患、整形外科的問題などに対する治療を行い、患者の生活の質を向上させることを目的としています。本記事では、リハビリテーション医療の最前線とキャリアパスについて解説します。
リハビリテーション科医とは? 役割と専門領域の概要

リハビリテーション科医は、病気やけがによって生じた身体機能の障害を改善し、患者の生活の質(QOL)を向上させることを目的とした医療を提供する専門医です。脳卒中後の麻痺、骨折や関節疾患による運動障害、脊髄損傷、神経難病、さらには高齢者の機能低下など、多岐にわたる疾患に対応します。単に症状を治療するのではなく、患者が日常生活を自立して送れるように支援することが重要な役割となります。
リハビリテーション科医の仕事は、患者ごとに異なる障害の程度や生活環境を考慮し、最適な治療計画を立てることから始まります。リハビリテーションには、運動療法、作業療法、言語療法などがあり、それぞれ理学療法士(PT)、作業療法士(OT)、言語聴覚士(ST)といった専門職と連携しながら治療を進めます。医師は、これらの専門職と協力しながら、患者の状態を評価し、適切な治療方針を決定する役割を担います。
また、リハビリテーション医療は急性期、回復期、維持期の3つの段階に分けられます。急性期では、病気やけがの直後からリハビリを開始し、早期回復を目指します。回復期では、集中的なリハビリを行い、生活復帰に向けたトレーニングを実施します。そして維持期では、長期的なケアを行いながら、患者の機能低下を防ぐことが求められます。
リハビリテーション医療は、医療技術の進歩とともに進化し続けています。近年では、ロボット技術やAIを活用したリハビリ機器の導入が進み、より効果的な治療が可能になっています。リハビリテーション科医は、これらの最新技術を取り入れながら、患者に最適な治療を提供することが求められる職業です。
リハビリテーション医療の対象疾患:脳卒中、整形外科疾患、神経難病など

リハビリテーション医療の対象となる疾患は多岐にわたりますが、特に代表的なものとして脳卒中、整形外科疾患、神経難病が挙げられます。それぞれの疾患に応じた適切なリハビリテーションを行うことで、患者の回復を支援し、社会復帰を促します。
脳卒中は、リハビリテーション医療において最も重要な対象疾患の一つです。脳梗塞や脳出血によって引き起こされる運動麻痺、言語障害、嚥下障害などに対し、早期から適切なリハビリを行うことで、機能回復の可能性を高めることができます。例えば、麻痺がある患者に対しては、反復的な運動訓練を行い、神経の可塑性を利用して機能を回復させることが重要です。また、言語障害や嚥下障害がある場合は、言語聴覚士と連携して専門的な訓練を実施します。
整形外科疾患もリハビリテーションの対象となります。骨折後の機能回復や、関節リウマチ、変形性関節症などの慢性的な関節疾患に対するリハビリは、患者の生活の質を向上させる上で欠かせません。特に高齢者では、骨折後の回復が遅れやすく、適切なリハビリを行わなければ寝たきりのリスクが高まります。そのため、早期から運動療法を取り入れ、筋力の低下を防ぐことが重要となります。
さらに、パーキンソン病や筋萎縮性側索硬化症(ALS)といった神経難病も、リハビリテーションの重要な対象疾患です。これらの疾患は進行性であり、完全な回復が難しい場合も多いですが、適切なリハビリを行うことで、患者ができる限り長く自立した生活を送れるよう支援することが可能です。例えば、パーキンソン病患者にはバランス訓練や歩行訓練を行い、転倒のリスクを軽減するアプローチが取られます。ALS患者に対しては、呼吸機能の維持や筋力低下を遅らせるための訓練が行われます。
このように、リハビリテーション医療は多くの疾患に対応しており、患者一人ひとりの状態に応じた個別の治療プランが求められます。リハビリテーション科医は、それぞれの疾患特性を理解し、適切な治療方針を立てることが重要な役割となるのです。
リハビリテーション科医に求められるスキルと資格

リハビリテーション科医として活躍するためには、幅広い知識とスキルが求められます。リハビリテーション医療は、単に病気やケガを治療するだけでなく、患者の身体機能の回復を促し、日常生活への復帰を支援することが目的です。そのため、内科、整形外科、神経内科、脳神経外科などの幅広い医学的知識に加えて、リハビリテーションの専門知識を深く理解することが必要です。
まず、リハビリテーション科医には、患者の状態を総合的に評価するスキルが求められます。脳卒中後の麻痺やパーキンソン病などの神経疾患、関節リウマチや骨折後の機能障害など、対象となる疾患は多岐にわたります。患者の疾患だけでなく、年齢や生活環境、精神的な状態なども考慮し、適切なリハビリ計画を立てる能力が必要です。
また、多職種との連携スキルも重要です。リハビリテーション医療は、理学療法士(PT)、作業療法士(OT)、言語聴覚士(ST)、看護師、介護福祉士、ソーシャルワーカーなど、多くの専門職と協力して進めるチーム医療の形態を取ります。そのため、各専門職の役割を理解し、適切な指示を出しながら治療方針を決定するコミュニケーション能力が求められます。
リハビリテーション科医になるためには、日本リハビリテーション医学会が認定する「リハビリテーション科専門医」の資格取得が推奨されます。この資格を得るには、まず医師免許を取得し、初期研修を修了した後、リハビリテーション科での研修を行い、所定の実務経験を積む必要があります。試験に合格すれば、正式に専門医として認定されます。
さらに、近年ではAIやロボット技術を活用したリハビリテーションが発展しており、これらの最新技術を学び、適切に活用するスキルも求められています。テクノロジーの進化に伴い、リハビリテーション科医の役割はますます多様化しており、常に新しい知識を取り入れる姿勢が重要となるでしょう。
リハビリテーション医療の最新技術:ロボット療法、VRリハビリ、AIの活用

リハビリテーション医療の分野では、近年、ロボット技術やVR(仮想現実)、AI(人工知能)などの最新技術が急速に導入されています。これらの技術の進歩により、より効果的で個別化されたリハビリテーションが可能となり、患者の回復を加速させることが期待されています。
ロボット療法は、特に脳卒中や脊髄損傷後のリハビリにおいて大きな効果を発揮しています。例えば、歩行を補助するロボットスーツ(HALなど)や、上肢の運動機能回復を目的としたリハビリ支援ロボットが開発されており、これらを使用することで、従来のリハビリよりも効率的に運動機能の回復を促すことが可能になっています。ロボットは、患者のわずかな筋活動を検出し、動作をサポートすることで、神経可塑性を促し、リハビリの効果を高めます。
VR(仮想現実)を活用したリハビリも注目されています。VR技術を用いることで、患者は仮想空間内で運動トレーニングを行うことができ、楽しく継続しやすい環境が提供されます。特に、バランス訓練や上肢の運動機能回復において、VRリハビリは有効とされています。例えば、仮想空間内で物をつかんだり、ターゲットに向かって手を伸ばしたりするトレーニングを行うことで、患者の動作回復を促進できます。
さらに、AIの活用も進んでいます。AIを用いたリハビリテーションでは、患者の動作データを分析し、最適なリハビリ計画を自動的に提案するシステムが開発されています。また、AIがリハビリの進捗をリアルタイムで評価し、必要に応じてプログラムを調整することで、より個別化された治療が可能になります。これにより、患者ごとの回復状況に応じた最適なリハビリを提供できるようになります。
これらの最新技術の導入により、リハビリテーション医療は従来の方法よりも効率的かつ効果的になりつつあります。リハビリテーション科医は、こうした技術の進化に対応しながら、より質の高い医療を提供することが求められています。今後も、新たな技術の発展により、リハビリテーション医療の可能性はさらに広がっていくでしょう。
チーム医療としてのリハビリテーション:多職種連携の重要性
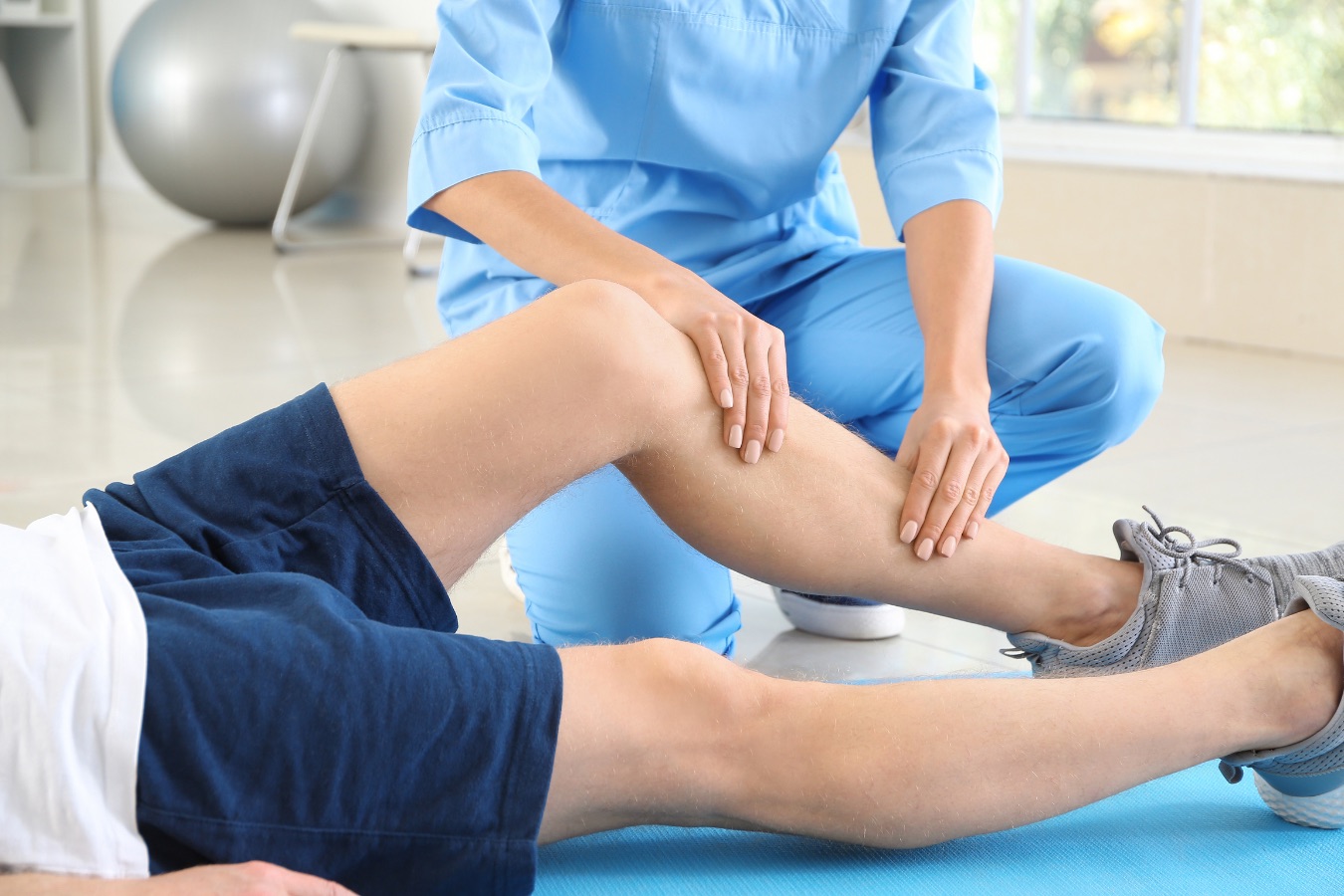
す。リハビリテーション医療は、医師単独で完結するものではなく、理学療法士(PT)、作業療法士(OT)、言語聴覚士(ST)、看護師、ソーシャルワーカー、栄養士、心理士など、多くの専門職と連携して行われるチーム医療の形態を取ります。各職種が専門性を活かしながら協力し、患者の身体機能の回復だけでなく、社会復帰や生活の質(QOL)の向上を支援することが求められます。
リハビリテーション科医の役割は、患者の疾患や障害の状態を総合的に評価し、最適な治療計画を立案することです。例えば、脳卒中後の患者であれば、運動機能の回復が最優先となるため、理学療法士と協力して歩行訓練を中心に進める必要があります。一方で、手の巧緻性(細かい動作の能力)や日常生活動作(ADL)の改善が求められる場合には、作業療法士と連携し、食事や更衣動作などの練習を行います。また、言語障害や嚥下障害がある患者に対しては、言語聴覚士が介入し、適切なリハビリを提供します。
看護師もリハビリテーションにおいて重要な役割を果たします。患者の病状管理を行いながら、リハビリテーションの進行をサポートし、生活全般のケアを提供します。特に、入院中のリハビリでは、看護師が患者のモチベーションを維持することが、治療の成功に大きく影響を与えます。また、リハビリテーションの過程では、患者の心理的な負担も大きいため、心理士がカウンセリングを行い、不安を軽減することも重要です。
さらに、退院後の生活を見据えた支援も必要です。ソーシャルワーカーは、患者の社会復帰に向けた支援を行い、福祉サービスや介護保険制度の利用についてアドバイスします。栄養士は、適切な栄養管理を通じて、リハビリの効果を最大限に引き出す役割を担います。このように、多職種が連携することで、患者に対して包括的なケアを提供し、より効果的なリハビリテーションを実現することができます。
リハビリテーション医療においてチーム医療は不可欠であり、リハビリテーション科医には、各専門職の役割を理解し、適切に指示を出す能力が求められます。多職種との円滑なコミュニケーションを図りながら、患者にとって最適な医療を提供することが、リハビリテーションの成功につながるのです。
リハビリテーション科医のキャリアパス:勤務形態、専門医資格、開業の可能性

リハビリテーション科医のキャリアパスは、多様な選択肢があるのが特徴です。一般的には、病院勤務を基本としながら、専門医資格を取得し、リハビリテーション分野の専門性を深めていきます。その後、病院内での管理職への昇進や、回復期リハビリテーション病院や介護施設での勤務、さらには在宅リハビリやクリニックの開業といった道も選択可能です。
リハビリテーション科医としてのキャリアの第一歩は、医師免許取得後の初期研修です。その後、リハビリテーション科を専門とする病院での研修を行い、日本リハビリテーション医学会が認定する「リハビリテーション科専門医」の資格を取得するのが一般的なルートです。専門医資格を持つことで、より高度なリハビリテーション医療を提供できるだけでなく、病院や施設での昇進や転職の際にも有利になります。
勤務形態については、大きく分けて急性期病院、回復期リハビリテーション病院、慢性期医療機関(介護施設や在宅医療)などがあります。急性期病院では、脳卒中や脊髄損傷などの患者に対し、発症直後から早期リハビリテーションを行います。ここでは、主に神経学的評価やリハビリの適応判断を行うことが求められます。回復期リハビリテーション病院では、集中的なリハビリを提供し、患者の自立を目指す役割を担います。一方、慢性期の医療機関では、長期的な機能維持や在宅復帰支援が中心となります。
また、リハビリテーション科医には、クリニックを開業する道もあります。特に、高齢化社会の進展に伴い、在宅リハビリや訪問診療のニーズが高まっており、地域密着型のリハビリテーション医療を提供するクリニックの開業は、今後ますます重要になってくるでしょう。リハビリテーション専門クリニックでは、外来診療だけでなく、訪問リハビリや介護サービスと連携した医療提供も可能です。
さらに、大学病院や研究機関でリハビリテーション医学の研究に携わる道もあります。近年、AIやロボット技術を活用したリハビリテーションが注目されており、これらの分野の研究を進めることで、新たな治療法の開発に貢献することができます。
このように、リハビリテーション科医のキャリアパスは非常に多様であり、個々の医師の志向やライフスタイルに合わせた選択が可能です。病院勤務を続ける道、開業医として地域医療に貢献する道、研究者として新たな医療技術の開発に携わる道など、それぞれのキャリアに応じた働き方ができる点が、リハビリテーション科の魅力の一つと言えるでしょう。
在宅リハビリと地域医療の発展:高齢化社会における新たな役割

高齢化が進む日本において、在宅リハビリテーションの重要性はますます高まっています。従来、リハビリテーションは病院や専門施設で行われることが一般的でしたが、高齢者や慢性疾患を抱える患者が増える中、自宅でのリハビリが求められるケースが増えています。在宅リハビリは、患者が住み慣れた環境で機能回復を図ることができるため、精神的な負担が軽減され、生活の質(QOL)の向上につながるとされています。
在宅リハビリでは、患者の身体機能を維持・改善するだけでなく、日常生活動作(ADL)の向上を目指します。例えば、寝たきりのリスクを防ぐための筋力トレーニングや、歩行訓練、関節の可動域を広げる運動などが行われます。また、認知症患者に対しては、認知機能の維持・改善を目的としたリハビリテーションも重要です。こうしたリハビリは、理学療法士(PT)や作業療法士(OT)、言語聴覚士(ST)などの専門職が訪問して指導を行うことが一般的です。
リハビリテーション科医は、在宅リハビリの計画を立案し、適切な治療方針を決定する役割を担います。また、訪問リハビリを担当する療法士と連携し、患者の経過を確認しながらリハビリプログラムの調整を行います。さらに、患者の家族や介護者への指導も重要な業務の一つです。適切な介助方法や運動指導を行うことで、家族の負担を軽減し、患者が安全に生活できる環境を整えることが求められます。
在宅リハビリの発展には、地域医療との連携が不可欠です。訪問診療や訪問看護と協力しながら、患者が必要な医療・介護サービスを受けられるよう支援することが重要です。また、自治体や地域包括支援センターとも連携し、住民向けの健康教室や介護予防プログラムを実施することで、地域全体の健康寿命を延ばす取り組みも進められています。
今後、在宅リハビリの需要はさらに高まることが予想されます。テクノロジーの発展により、オンラインでのリハビリ指導やAIを活用した遠隔モニタリングなど、新しい形の在宅リハビリも登場しつつあります。リハビリテーション科医としては、こうした最新技術を取り入れながら、患者一人ひとりに最適なリハビリを提供することが求められるでしょう。
リハビリテーション医療の未来展望:個別化医療とデジタル技術の進化

リハビリテーション医療は、近年急速に進化しており、特に個別化医療とデジタル技術の導入が注目されています。従来のリハビリは、画一的なプログラムを基に進められることが多かったですが、AIやビッグデータを活用することで、より個々の患者に最適化されたリハビリが提供できる時代が到来しつつあります。
個別化医療の進展により、患者の遺伝的要因や生活習慣、疾患の進行度に応じたリハビリプログラムの設計が可能になっています。例えば、AIを活用したデータ分析により、患者の運動能力や回復のペースを予測し、最適なリハビリ方法を提案するシステムが開発されています。これにより、従来の経験則に基づく治療よりも、科学的根拠に基づいたリハビリテーションが実現できるようになっています。
デジタル技術の進化も、リハビリテーション医療の大きな変革をもたらしています。例えば、遠隔リハビリシステムの導入により、患者は自宅にいながらリハビリを受けることが可能になりました。専用のセンサーを用いて運動データを収集し、それをAIが分析することで、適切なフィードバックを提供するシステムが開発されています。これにより、リハビリテーション科医や療法士は、リアルタイムで患者の状態を把握しながら指導を行うことができます。
さらに、ロボット技術の進歩により、より効果的なリハビリが可能になっています。例えば、歩行支援ロボットを使用することで、脳卒中や脊髄損傷後の患者が、従来の方法よりも短期間で歩行能力を回復できる可能性があります。また、筋電センサーを活用したリハビリデバイスにより、患者の筋肉の動きをリアルタイムで解析し、最適な運動をサポートする技術も開発されています。
リハビリテーション医療の未来展望としては、バイオフィードバック技術の発展も注目されています。バイオフィードバックとは、患者自身が自分の生体情報(心拍数、筋電活動、脳波など)をリアルタイムで把握しながらリハビリを行う方法です。これにより、患者のモチベーション向上や、より効果的なリハビリが可能になると期待されています。
このように、リハビリテーション医療は今後も進化を続け、より個別化された治療や、最新のデジタル技術を活用したリハビリが主流になっていくと考えられます。リハビリテーション科医としては、最新技術の動向を常に把握し、適切に活用するスキルが求められます。今後の医療環境の変化に対応しながら、より多くの患者に質の高いリハビリを提供することが、リハビリテーション科医の重要な使命となるでしょう。



