腎臓内科医の専門領域とキャリアパス:慢性腎臓病治療から透析・移植医療の最前線まで
腎臓内科医は、慢性腎臓病(CKD)、急性腎障害(AKI)、透析、腎移植など、幅広い疾患の診療を担当します。生活習慣病との関連が深く、早期診断と進行抑制が重要な役割を果たします。また、近年ではAI診断支援や再生医療、ゲノム医療などの技術革新が進み、腎臓病治療の未来が大きく変わろうとしています。本記事では、腎臓内科医の専門領域や必要なスキル、キャリアパス、最新技術の動向について詳しく解説します。
腎臓内科医とは?専門領域と役割の概要
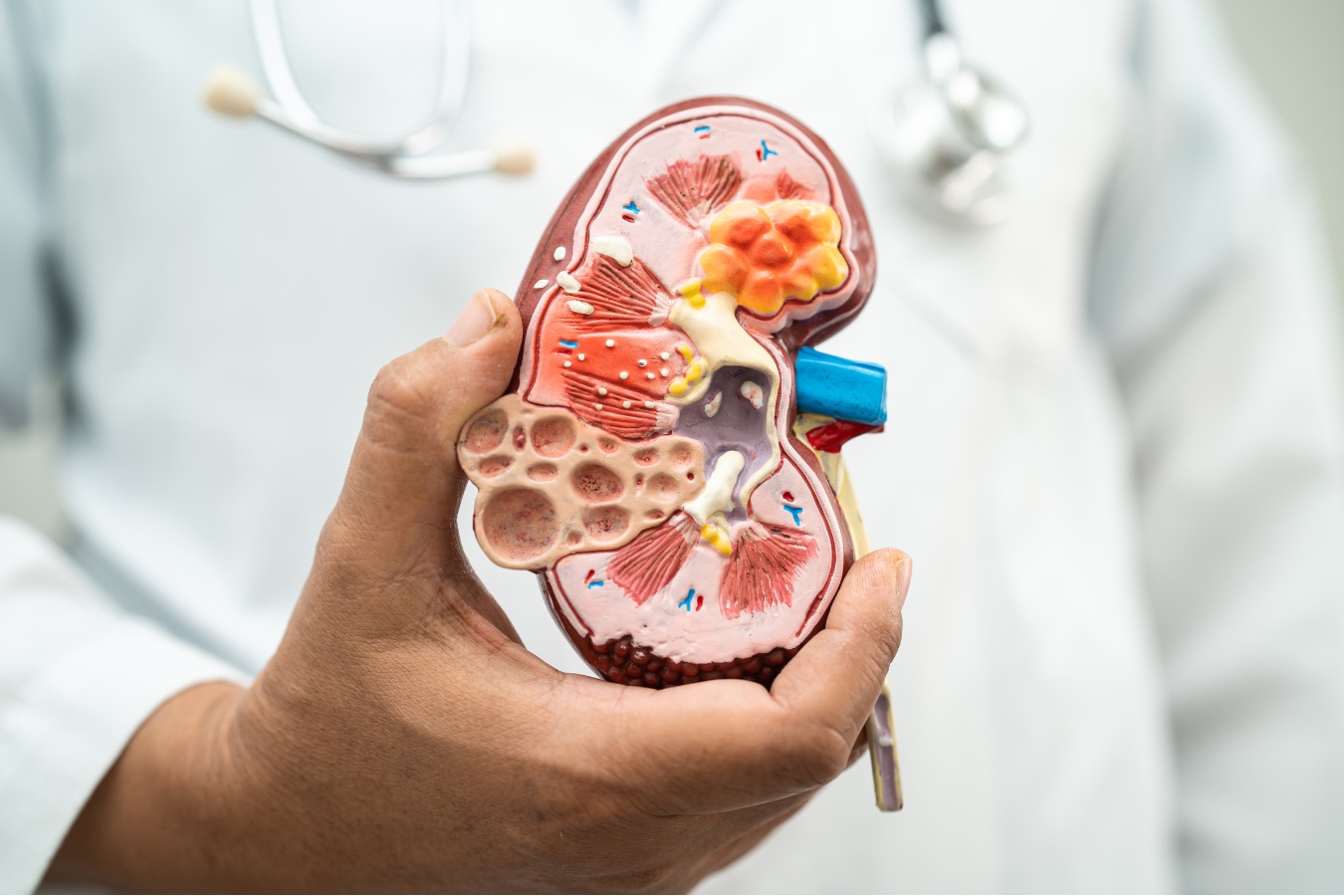
腎臓内科医は、腎臓に関わる疾患の診断・治療を専門とする医師であり、慢性腎臓病(CKD)、急性腎障害(AKI)、電解質異常、高血圧、糖尿病性腎症、腎炎、腎不全など幅広い病態に対応する。腎臓は体内の老廃物を排出し、水分・電解質バランスを維持する重要な臓器であり、その機能が低下すると全身に影響を及ぼすため、腎臓内科医の役割は極めて重要です。
腎臓疾患の多くは初期には自覚症状が乏しく、症状が現れたときにはすでに進行しているケースが少なくない。そのため、腎臓内科医は早期診断と進行抑制に努めることが求められる。特に慢性腎臓病(CKD)は、日本国内で増加傾向にあり、透析治療や腎移植が必要になる患者も多いため、腎臓内科医の専門知識と治療技術が不可欠となります。
また、腎臓疾患は生活習慣病と密接に関係しており、高血圧や糖尿病の管理も腎臓内科医の重要な業務の一つである。適切な薬物療法、食事療法、生活指導を通じて、腎機能の低下を防ぐことが求められる。さらに、透析導入が必要になった患者に対しては、透析方法の選択や合併症管理を含めた包括的な治療を提供する役割も担います。
近年では、腎臓病の研究が進み、新しい治療法や診断技術が登場している。AIを活用した診断支援、再生医療による腎組織の修復、ゲノム医療を用いた個別化治療など、腎臓内科医の役割はますます進化している。これからの時代、腎臓内科医は従来の治療だけでなく、最先端の医療技術を駆使しながら、患者にとって最善の医療を提供することが求められます。
慢性腎臓病(CKD)の診断と治療戦略:最新のガイドラインに基づくアプローチ

慢性腎臓病(CKD)は、腎機能が徐々に低下していく病気で、進行すると末期腎不全に至る可能性があります。日本では成人の約8人に1人がCKDを有するとされ、高齢化や生活習慣病の増加に伴い、患者数は年々増加しています。初期段階では自覚症状が乏しく、診断の遅れが病状の進行を招くことがあるため、早期発見と適切な治療が重要です。
CKDの診断には、血清クレアチニン値から計算される推算糸球体濾過量(eGFR)と、尿タンパクの有無を評価する尿アルブミン・クレアチニン比(ACR)が用いられます。eGFRが60mL/min/1.73㎡未満、または尿アルブミンの異常が3か月以上持続する場合、CKDと診断されます。重症度はステージ1から5に分類され、ステージが進むにつれて腎不全のリスクが高まります。
治療の基本は、CKDの進行を遅らせることにあります。特に、糖尿病や高血圧を合併する患者では、それらの管理が不可欠です。降圧薬としてARBやACE阻害薬が推奨され、血圧を厳格にコントロールすることで腎機能の低下を抑制できます。また、SGLT2阻害薬は、糖尿病患者の腎保護作用が期待され、近年注目を集めています。
食事療法も重要な治療戦略の一つです。塩分摂取量を減らし、タンパク質の摂取量を適切に調整することで、腎臓への負担を軽減できます。特に、カリウムやリンの管理は、進行したCKD患者において欠かせません。さらに、禁煙や適度な運動などの生活習慣の改善も、CKDの進行を抑えるために推奨されています。
近年のガイドラインでは、腎疾患の治療において多職種連携の重要性が強調されています。医師だけでなく、看護師、薬剤師、栄養士などが協力し、患者の状態に応じた包括的な治療を提供することが求められています。また、AIを活用した診断支援や、新たなバイオマーカーの研究も進められており、今後、より精度の高い診断と個別化治療が可能になると期待されています。
CKDは早期発見と適切な治療によって、進行を遅らせることが可能な病気です。腎臓内科医は、最新のガイドラインを活用しながら、患者ごとに最適な治療プランを立てることが求められます。今後の医療の発展により、CKDの管理がさらに向上し、患者の生活の質を維持できる可能性が広がっています。
透析医療の現状と進化:血液透析・腹膜透析の最新技術と課題
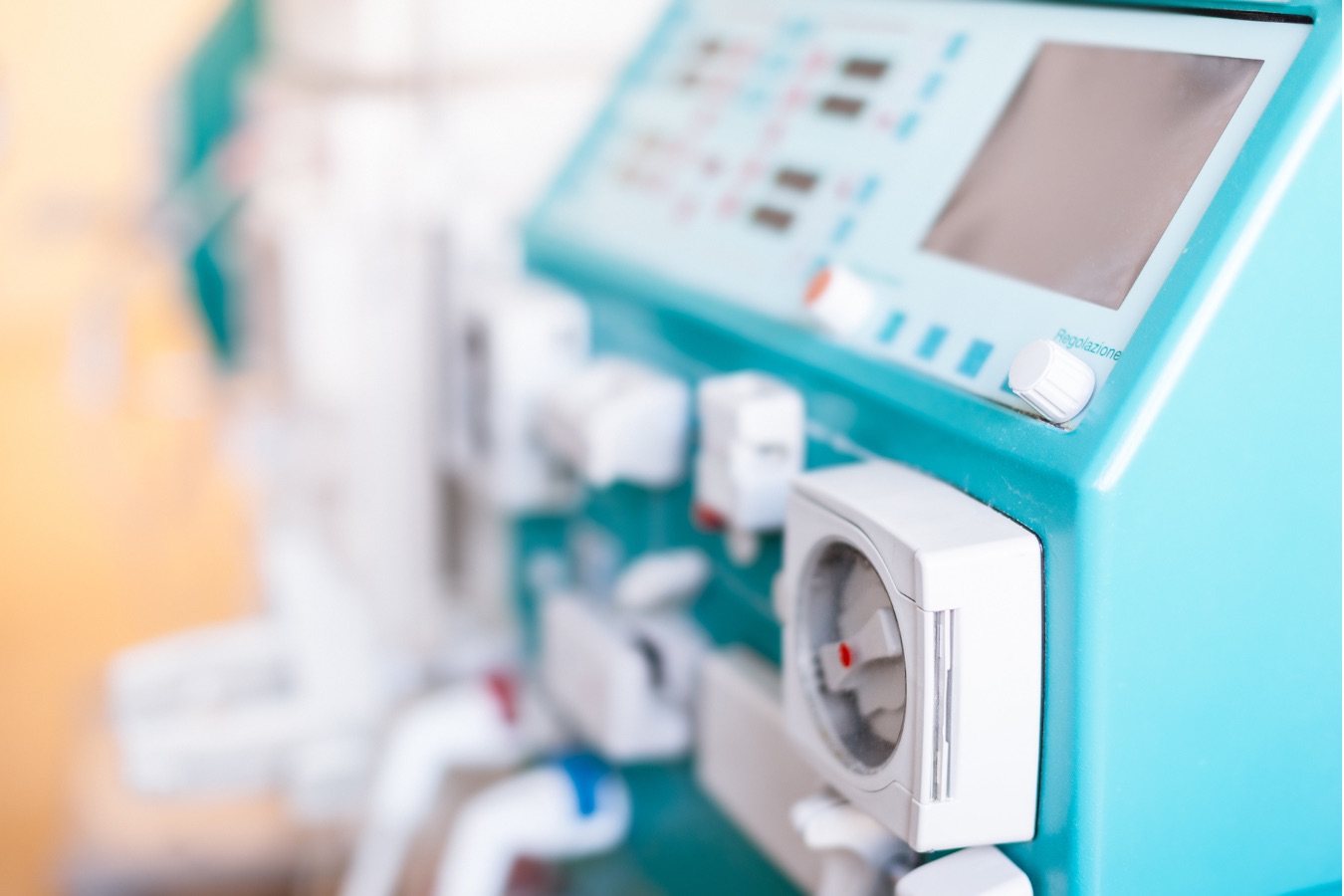
腎不全が進行し、腎臓の機能が著しく低下すると、体内の老廃物や余分な水分を排出するために透析療法が必要になります。透析には主に「血液透析」と「腹膜透析」の2種類があり、患者の病状やライフスタイルに応じて適切な方法が選択されます。日本では血液透析が主流であり、透析患者の約9割が血液透析を受けていますが、近年は腹膜透析や在宅透析の選択肢も広がっています。
血液透析は、患者の血液を体外に取り出し、人工腎臓(ダイアライザー)を通して老廃物や余分な水分を除去した後、血液を体内に戻す方法です。通常、週3回、1回あたり4時間程度の治療が必要であり、患者は定期的に透析施設に通う必要があります。一方、腹膜透析は、患者自身の腹膜を利用して体内の老廃物を除去する方法で、在宅で治療が可能なため、生活の自由度が高い点が特徴です。しかし、感染症のリスクや自己管理の負担が課題となります。
透析技術は年々進化しており、近年ではオンラインHDF(血液透析濾過)やIHDF(間歇的血液透析濾過)など、新たな透析モードが導入されています。これにより、透析中の低血圧リスクの軽減や、老廃物のより効率的な除去が可能になりました。また、透析患者のQOL(生活の質)向上を目的に、在宅血液透析(HHD)も注目されています。在宅で透析を行うことで、患者の通院負担を減らし、より柔軟な治療が可能になります。
透析医療には依然として多くの課題があります。日本は透析患者数が世界的に多く、医療費の増加が問題視されています。また、透析患者の高齢化が進んでおり、合併症管理や介護の問題も重要なテーマとなっています。特に、心血管疾患や感染症のリスクが高いため、透析患者の包括的な管理が求められています。
今後の透析医療の発展には、AI技術の活用や新たな医療機器の開発が期待されています。例えば、AIを用いた透析スケジュールの最適化や、ウェアラブルデバイスを活用したリアルタイムモニタリングなど、新たなアプローチが模索されています。また、再生医療や人工腎臓の研究も進められており、将来的には透析に依存しない治療法が確立される可能性もあります。
腎臓内科医は、透析の選択肢や最新技術を理解し、患者にとって最適な治療方法を提供することが求められます。また、患者の生活背景や価値観を考慮しながら、透析導入前の早期治療や、透析患者の合併症管理にも積極的に関わることが重要です。今後の技術革新により、透析医療はさらに進化し、患者の負担を軽減する新たな治療法が登場することが期待されています。
腎移植医療の最前線:ドナー選定から術後管理までの流れ
腎移植は、末期腎不全の患者に対して、機能する腎臓を提供することで腎機能を回復させる治療法です。透析療法と比較して、長期的な生命予後や生活の質(QOL)が向上することが期待されるため、多くの患者にとって最も望ましい治療選択肢の一つとされています。しかし、日本ではドナー不足や適応条件の厳しさから、腎移植を受けられる患者は限られています。
腎移植には「生体腎移植」と「献腎移植」の2種類があります。生体腎移植は、家族などの生体ドナーから腎臓を提供してもらう方法であり、移植成績が良好である点が特徴です。一方、献腎移植は、脳死または心停止後のドナーから腎臓を提供される方法ですが、日本では脳死ドナーの数が少なく、待機期間が長くなる傾向にあります。そのため、多くの患者が長期間透析を受けながら、移植の機会を待つことになります。
ドナーの選定では、適合性が重要な要素となります。HLA(ヒト白血球抗原)適合性や血液型の一致が重要視されるほか、ドナーの健康状態や手術リスクも考慮されます。近年では、HLA不適合腎移植や血液型不適合移植の技術も進歩しており、以前よりも移植の適応が広がっています。しかし、拒絶反応のリスクが高まるため、慎重な免疫抑制療法が求められます。
移植手術では、ドナーの腎臓を摘出し、レシピエントの骨盤内に移植します。通常、患者の機能しなくなった腎臓は摘出せず、新たな腎臓を追加する形で手術が行われます。術後の管理では、拒絶反応を抑えるために免疫抑制薬の投与が必要となります。近年では、新しい免疫抑制薬の開発により、拒絶反応を抑えつつ感染症リスクを最小限に抑える治療が可能になっています。
術後のフォローアップも非常に重要です。免疫抑制薬の管理に加え、感染症の予防、腎機能のモニタリング、合併症の早期発見が求められます。特に移植後の感染症は重大な合併症の一つであり、日常生活での感染対策が欠かせません。また、移植腎の長期生着率を高めるために、患者自身の生活習慣の改善も重要な要素となります。
近年では、腎移植の技術が進歩し、より多くの患者が恩恵を受けられるようになっています。再生医療の発展により、幹細胞を活用した腎臓再生や、3Dバイオプリンティングによる人工腎臓の研究も進んでいます。これにより、将来的にはドナー不足の問題が解消される可能性もあります。
腎臓内科医は、移植医療の進歩を理解し、適応患者の選定や術後管理に関与することが求められます。透析患者に対しても、腎移植の選択肢を適切に提示し、患者にとって最良の治療法を提供する役割を担います。腎移植は単なる手術ではなく、術前・術後の長期的なケアが必要な治療法であり、腎臓内科医の専門知識と多職種連携が不可欠です。
腎臓内科医に求められるスキルと専門資格:研修・認定制度の詳細
腎臓内科医として活躍するためには、専門的な知識と技術を身につけることが不可欠です。腎疾患は多岐にわたり、慢性腎臓病(CKD)、急性腎障害(AKI)、高血圧、電解質異常、透析療法、腎移植など、幅広い分野に対応する必要があります。そのため、診断能力や治療技術に加えて、患者の生活習慣の指導や他科との連携能力も求められます。
腎臓内科医になるためには、まず医学部を卒業し、医師国家試験に合格することが必要です。その後、初期研修(2年間)を修了し、内科の基礎的な診療スキルを身につけた後、腎臓内科の専門研修に進みます。日本では、日本内科学会の認定内科医を取得した後に、日本腎臓学会が認定する「腎臓専門医」の資格を取得するのが一般的なキャリアパスとなっています。
腎臓専門医の取得には、日本腎臓学会が定める研修施設での研修(3年間以上)と、一定の症例経験が必要です。さらに、試験に合格することで資格を得ることができます。腎臓専門医の資格を持つことで、CKDの診療や透析医療、腎移植に関する高度な知識と技術を持つ医師として認められ、患者や医療機関からの信頼が高まります。
また、透析治療を専門的に行う医師には、日本透析医学会の「透析専門医」資格もあります。この資格は、透析患者の管理や合併症対策に関する専門知識を有することを証明するものです。透析専門医を取得するためには、腎臓内科での研修に加えて、透析治療に関する豊富な実務経験が求められます。
腎移植に関わる医師の場合、日本移植学会の「移植認定医」資格を取得することで、より専門性の高い診療が可能になります。移植認定医は、腎移植の適応評価、手術後の免疫抑制療法、長期フォローアップなどの専門知識を備えていることが求められます。
腎臓内科医には、専門的な診療能力だけでなく、患者とのコミュニケーションスキルも不可欠です。腎疾患は慢性の経過をたどることが多く、患者の生活習慣の改善や治療へのモチベーション維持が重要になります。そのため、わかりやすく説明し、患者が納得して治療に取り組めるようサポートする力が求められます。
さらに、腎臓病の治療は他科との連携が不可欠です。糖尿病性腎症の患者では糖尿病専門医、腎移植を希望する患者では移植外科医や免疫専門医、透析患者では心臓血管外科や整形外科などとの連携が求められます。多職種と協力しながら、総合的な診療を行う力が必要です。
腎臓内科は、今後ますます専門性が求められる分野です。医療技術の進歩とともに、AIを活用した診断支援や再生医療の発展により、新たな治療法が生まれています。これらの最新技術を活用しながら、患者に最適な医療を提供するためには、専門医としての知識を常にアップデートし続ける姿勢が重要です。
腎臓病治療の未来:AI・再生医療・ゲノム医療の可能性

腎臓病治療は近年大きく進化しており、AI(人工知能)、再生医療、ゲノム医療といった最先端技術が新たな治療の選択肢として注目されています。従来の薬物療法や透析・移植に加えて、これらの技術が臨床応用されることで、より個別化された治療や腎機能の根本的な回復が可能になると期待されています。
AIは、腎臓病の診断や進行予測において重要な役割を果たしつつあります。例えば、電子カルテや検査データを解析し、患者ごとの腎機能低下リスクを予測するAIモデルが開発されています。これにより、医師が早期に治療方針を決定し、CKDの進行を抑えることが可能になります。また、画像診断の分野でも、腎生検組織の解析にAIを活用する研究が進められており、より正確な診断が期待されています。
再生医療の分野では、iPS細胞(人工多能性幹細胞)を用いた腎臓の再生研究が進んでいます。現在の透析療法や腎移植は、腎臓の機能を補助するものであり、根本的な治療ではありません。しかし、iPS細胞を活用して腎臓の組織を再生できれば、失われた腎機能を回復させることが可能になるかもしれません。動物実験の段階では、腎臓の一部機能を持つ組織の作製に成功しており、将来的には臨床応用が期待されています。
また、ゲノム医療も腎臓病治療に革命をもたらす可能性があります。ゲノム解析により、個々の患者の遺伝的背景を理解し、最適な治療法を選択する「個別化医療」が進んでいます。例えば、特定の遺伝的要因が関与する腎疾患では、従来の治療法よりも効果的な新しい治療アプローチが開発されつつあります。さらに、ゲノム編集技術を用いた治療法も研究されており、遺伝性腎疾患の根治を目指した治療が可能になるかもしれません。
これらの技術が臨床に導入されることで、腎臓病の治療は大きく変わる可能性があります。しかし、AIや再生医療、ゲノム医療の実用化にはまだ多くの課題があります。AIの診断精度の向上や、再生医療の安全性の確立、ゲノム編集の倫理的問題など、慎重な検討が必要です。それでも、これらの技術の発展により、透析に頼らずに腎機能を維持・回復できる未来が近づいているのは確かです。
腎臓内科医としては、これらの新技術に関する最新の知識を習得し、患者に適切な情報を提供することが求められます。現在の標準治療を理解した上で、将来的な治療の可能性を視野に入れながら診療を行うことが重要です。技術の進歩に伴い、腎臓病治療の選択肢は広がっており、医師と患者が協力しながら最適な治療を選ぶ時代が来ています。
腎臓内科医のキャリアパスと働き方:病院勤務・クリニック開業・研究職の選択肢
腎臓内科医のキャリアパスには、病院勤務医、クリニック開業医、研究職などさまざまな選択肢があります。腎臓疾患の治療は長期にわたることが多く、慢性腎臓病(CKD)や透析患者の管理などを通じて、患者と長く関わる機会が多い診療科です。そのため、どのキャリアを選ぶかによって働き方や求められるスキルが大きく異なります。
病院勤務の腎臓内科医は、急性期病院や大学病院、透析専門病院などで働きます。大学病院や総合病院では、CKDの早期診断や進行抑制、急性腎障害(AKI)への対応、透析導入の判断、腎移植前後の管理など、幅広い診療を行います。また、他の診療科との連携が重要であり、特に糖尿病内科や心臓内科、高血圧専門医と協力しながら治療を進めることが多くなります。高度な医療機器を活用できる環境が整っており、最新の治療法を学びながら臨床経験を積める点がメリットです。一方で、夜間や休日のオンコール対応が求められることもあり、勤務負担が大きいことが課題となる場合があります。
クリニックを開業する腎臓内科医も増えています。特に、透析クリニックは都市部を中心に多く開設されており、慢性腎不全の患者に対して透析治療を提供する役割を担います。透析医療は長期的な患者管理が求められるため、患者との信頼関係を築きながら治療を行うことが重要です。また、高血圧や糖尿病などの生活習慣病管理もクリニックでの診療の一環となるため、腎疾患の予防や早期発見にも力を入れることができます。クリニック経営には経営管理の知識も必要となるため、医師としてのスキルだけでなく、経営戦略を学ぶ姿勢も求められます。
研究職としての道を選ぶ場合、大学や研究機関、製薬会社などで腎臓病の基礎研究や臨床研究に携わることができます。腎臓病は未解明の部分も多く、新たな治療法の開発や再生医療の研究が進められています。AIやゲノム医療を活用した腎疾患の診断・治療法の確立、人工腎臓の開発など、最先端の医療技術に関わることができる点が魅力です。臨床現場とは異なり、患者と直接関わる機会は少ないですが、腎臓病治療の未来を支える重要な役割を担います。
腎臓内科医の働き方は、ライフステージや価値観によって柔軟に選択することができます。病院勤務からクリニック開業に転向したり、臨床と研究を両立する医師も少なくありません。特に、近年ではワークライフバランスを重視する医師も増えており、週に数日の非常勤勤務や、在宅医療・訪問診療に携わるケースもあります。
腎臓内科は、患者と長期的に向き合いながら専門性を発揮できる分野です。病院勤務、クリニック開業、研究職など、それぞれに異なるやりがいがあり、自分のキャリアビジョンに応じて最適な働き方を選ぶことが重要です。どの道を選ぶにしても、腎疾患の治療に関する最新の知識を学び続ける姿勢が求められます。
腎臓内科医のやりがいと課題:患者との向き合い方と医療現場のリアル

腎臓内科医は、慢性腎臓病(CKD)、透析、腎移植などの患者と長期にわたって関わる診療科の医師です。そのため、単に病気を治療するだけでなく、患者の生活全体を支える役割も担っています。腎臓病は進行すると透析や移植が必要となることが多く、患者の人生に大きな影響を与える病気です。その中で、患者が少しでも快適な生活を送れるようサポートできることが、腎臓内科医の大きなやりがいの一つです。
特に、早期のCKD患者に対して適切な治療や生活指導を行い、透析導入を防ぐことができたとき、医師としての達成感を感じることができます。また、透析患者に対しても、合併症の管理や生活の質(QOL)向上を目的とした治療を行うことで、患者の健康状態を改善できる場面が多くあります。腎移植を希望する患者に対しては、移植の適応を判断し、最適な医療を提供することで、透析に頼らずに生活できる可能性を提供することができます。
一方で、腎臓内科の診療にはさまざまな課題もあります。特に、透析患者の増加や医療費の増大は、日本の医療システムにおける大きな問題の一つです。透析治療は長期間にわたるため、医療資源の適正な配分が求められます。また、透析患者の高齢化も進んでおり、認知症や多疾患合併の患者が増加していることも、臨床現場での課題となっています。
さらに、腎臓病は患者の自己管理が重要な病気であり、食事療法や運動療法などの指導が欠かせません。しかし、患者の生活習慣を変えることは容易ではなく、医師がいくら指導を行っても、実践が難しいケースも多くあります。そのため、患者との信頼関係を築きながら、モチベーションを維持するためのサポートが必要になります。
また、腎移植医療に関しては、日本ではドナー不足が課題となっています。献腎移植の待機期間が長く、生体腎移植の選択肢が限られるため、透析以外の治療選択肢が少ないという現状があります。腎臓内科医としては、患者に適切な情報を提供し、移植の可能性を最大限活用できるよう支援することが重要です。
医療技術の進歩に伴い、腎臓病治療の選択肢も広がっています。AIを活用した診断の高度化や、再生医療による腎機能回復の可能性など、新たな治療法が期待されています。こうした最新医療を積極的に取り入れながら、患者一人ひとりに合った治療を提供できることも、腎臓内科医としてのやりがいの一つです。
腎臓内科医は、単に疾患を診るのではなく、患者の人生そのものに関わる医師です。患者と長く付き合いながら、治療の選択肢を提示し、生活の質を向上させることができる点に大きな意義があります。日々の診療の中で、患者が少しでも良い状態で生活できるようサポートできることが、この分野で働く魅力と言えるでしょう。



